Voyez aussi : Fibromyalgie : de nouveaux critères diagnostiques proposés par des experts internationaux (déc. 2018).
La fibromyalgie, « caractérisée par des douleurs musculo-squelettiques chroniques pour lesquelles aucune cause alternative ne peut être identifiée
», regroupe des pathologies hétérogènes impliquant des mécanismes différents, font valoir les chercheurs américains Kathleen A. Sluka et Daniel J. Clauw dans un article de synthèse sur la neurobiologie de la fibromyalgie publié dans la revue Neuroscience (juin 2016).
La douleur fibromyalgique n'est pas adéquatement expliquée par des dommages ou une inflammation des muscles squelettiques. Les études d'imagerie, de biopsie et de métabolisme des muscles n'ont pas montré de particularités chez les personnes atteintes.
La recherche montre plutôt un rôle prédominant d'altérations dans le traitement des signaux de douleur par le système nerveux central (lequel inclut le cerveau et la moëlle épinière) qui entraînent une sensibilisation (amplification de la perception de la douleur), une hypersensibilité sensorielle ainsi que des symptômes tels que la fatigue, des problèmes cognitifs (« fibro fog ») et une altération de l'humeur.
Le rôle cérébral est corroboré par des différences fonctionnelles observables par neuro-imagerie et des déséquilibres dans les niveaux de neurotransmetteurs qui affectent la douleur et la transmission sensorielle.
Les différentes altérations cérébrales observées ont le potentiel de permettre l'identification de sous-types de la maladie reposant sur des mécanismes différents.
Un rôle cérébral dans la fibromyalgie est compatible avec le fait que les médicaments généralement efficaces contre la douleur causée par des dommages aux tissus ou par l'inflammation, tels que les anti-inflammatoires non stéroïdiens (AINS) ou les injections locales, ne sont pas efficaces contre la douleur de la fibromyalgie. Il expliquerait aussi les bénéfices de l'exercice, connu pour altérer la transmission de certains neurotransmetteurs.
Le rôle cérébral prédominant n'exclut pas que des signaux de douleur en provenance de tissus endommagés et du système nerveux périphérique puissent contribuer à la douleur dont la perception serait amplifiée par les mécanismes de sensibilisation cérébrale.
Chez une partie des personnes atteintes de fibromyalgie, la sensibilisation cérébrale pourrait aussi être alimentée par les signaux de douleur du système périphérique liés à des maladies telles que les maladies auto-immunes ou l'arthrose par exemple. Ce qui est suggéré par le fait que lorsque la condition douloureuse périphérique est améliorée, les altérations cérébrales semblent s'améliorer aussi, expliquent les chercheurs.
Des études récentes (2011-2013) ont commencé à explorer, rapportent-ils, des altérations du système nerveux périphérique qui contribueraient potentiellement à la douleur de la fibromyalgie. (Dans certains cas, la fibromyalgie serait plutôt une neuropathie parfois traitable, L'hypothèse d'une neuropathie des petites fibres se précise.)
Enfin, quelques études ont aussi commencé à explorer un rôle potentiel de l'inflammation systémique.
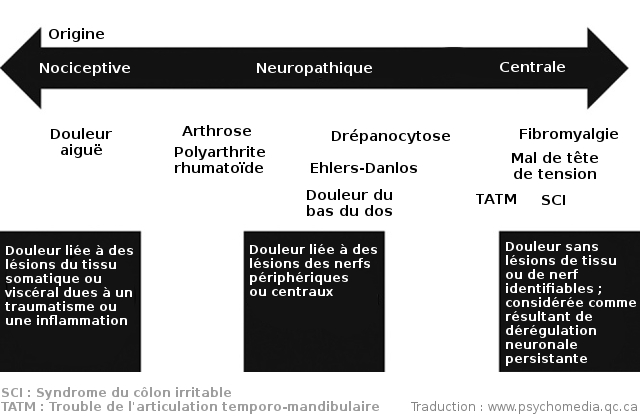
Les auteurs proposent que chaque personne atteinte de fibromyalgie se situe le long d'un continuum dont une extrémité représente les douleurs d'origine nociceptive (dues à des lésions aux tissus tels que les muscles) et l'autre extrémité, les douleurs d'origine centrale. Entre les deux se trouvent les douleurs d'origine neuropathique (dues à des lésions aux nerfs).
Dans un article se voulant un livre blanc sur la fibromyalgie, publié en septembre 2016 dans le Clinical Journal of Pain, l'un des auteurs de la présente analyse, Daniel J. Clauw, et une dizaine de collègues situent ainsi la fibromyalgie (globalement) et d'autres troubles douloureux sur ce continuum :
Plus tôt ce mois-ci, l'équipe de Daniel Clauw a reçu une subvention de $7,5 millions sur 5 ans des National Institutes of Health américains pour poursuivre ses travaux sur la douleur chronique.
Mentionnons que les critères diagnostiques de la fibromyalgie sont exclusivement basés sur les symptômes et ne portent pas sur les mécanismes pathologiques en cause.
-
Fibromyalgie : un déséquilibre cérébral causerait une neuropathie des petites fibres (2017)
-
Fibromyalgie : de nouveaux critères diagnostiques proposés par des experts internationaux (2018)
Pour plus d'informations sur la fibromyalgie, voyez les liens plus bas.
Psychomédia avec sources : Neuroscience, Clinical Journal of Pain, University of Michigan.
Tous droits réservés.










