
La fibromyalgie présente des défis diagnostiques pour les médecins. L'établissement du diagnostic prend souvent plus de 2 ans et les patients voient en moyenne 3,7 médecins différents pendant cette période.
Des experts internationaux (1) proposent, dans le Journal of Pain (juin 2019), de nouveaux critères diagnostiques qui se veulent pratiques pour les médecins et utiles pour la recherche.
Ces experts ont été réunis par un regroupement incluant le partenariat public-privé américain ACTTION (incluant des sociétés savantes telles que notamment l'American College of Rheumatology et des agences gouvernementales américaines telles que les National Institutes of Health) ; la Food and Drug Administration (FDA, l'agence du médicament américaine); et l'American Pain Society (APS).
Ces nouveaux critères sont proposés dans le cadre d'un projet global (l'ACTTION-APS Pain Taxonomy - AAPT) qui vise à élaborer un système diagnostic cohérent pour l'ensemble des maladies caractérisées par des douleurs chroniques.
Pourquoi de nouveaux critères pour la fibromyalgie
Des critères ont été proposés par l'American College of Rheumatology (ARC) en 1990. Ils étaient centrés sur la douleur généralisée (ou diffuse) et la sensibilité définie comme étant 11 points sur 18 douloureux sous une pression digitale et n'incluaient pas les autres symptômes de la maladie.
Des critères publiés par l'ARC en 2010 ont éliminé les points sensibles à la pression qui étaient notamment considérés comme étant difficiles à utiliser en médecine générale. Ces critères ont aussi réintroduit des symptômes associés. (TEST : Rencontrez-vous les critères de 2010 de l'ARC ?)
Mais, estiment les auteurs de la présente révision, il y a peut-être eu, avec les critères de 2010, un trop grand éloignement de la douleur chronique comme le symptôme principal de la maladie. (2)
Par ailleurs, des études montrent que plusieurs médecins, en particulier parmi les généralistes exerçant dans les soins primaires, trouvent que ces critères ne sont pas assez clairs et ils ne se sentent pas confiants et suffisamment formés pour les utiliser. (Les critères diagnostiques de la fibromyalgie sont-ils connus et utilisés par les médecins ?)
Les nouveaux critères se veulent plus clairs et faciles d'utilisation.
Nouveaux critères
Jusqu'à ce que la physiopathologie soit mieux comprise et que des biomarqueurs soient identifiés, le diagnostic continue de reposer sur les symptômes rapportés par les patients et l'évaluation clinique.
La nouvelle approche définit des critères de base portant sur un nombre plus limité de symptômes. Ces critères de base, qui suffisent pour diagnostiquer la maladie, sont complétés par d'autres symptômes et signes associés qui peuvent appuyer le diagnostic.
Conformément au modèle multidimensionnel proposé par l'AAPT pour l'ensemble des troubles de douleur chronique, le groupe d'experts décrit la fibromyalgie selon 5 dimensions :
-
dimension 1 : critères diagnostiques de base essentiels au diagnostic ;
-
dimension 2 : caractéristiques fréquentes (autres symptômes et signes associés mais non essentiels au diagnostic) ;
-
dimension 3 : autres troubles de santé souvent présents en même temps (ce qui est appelé « comorbidités » dans le jargon médical) ;
-
dimension 4 : conséquences neurobiologiques, psychosociales et fonctionnelles ;
-
dimension 5 : mécanismes neurobiologiques (pathophysiologie) et psychosociaux possibles, facteurs de risque et facteurs de protection.
Nous présentons ici les trois premières dimensions.
Dimension 1 : Critères diagnostiques de base
Les critères de base essentiels pour le diagnostic sont les suivants :
-
Douleur multisites définie comme étant 6 sites de douleur ou plus sur un total de 9 sites possibles (illustration) ;
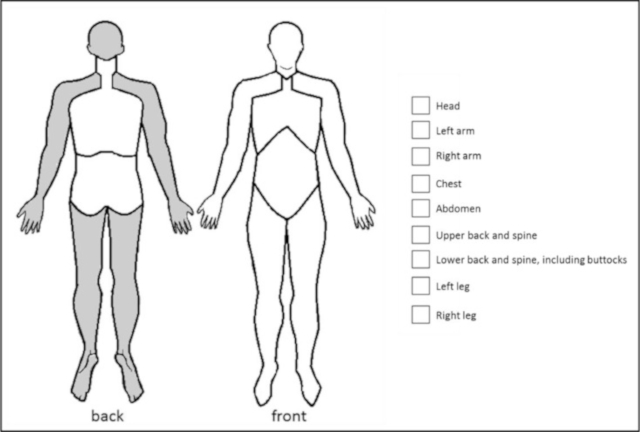
-
Problèmes de sommeil modérés à sévères OU fatigue ;
-
La douleur multisite plus la fatigue ou les problèmes de sommeil doivent avoir été présents depuis au moins 3 mois (caractère chronique de la maladie).
La présence d'un autre trouble douloureux ou de symptômes connexes n'exclut pas la possibilité d'un diagnostic de fibromyalgie.
Conditions de santé à distinguer de la fibromyalgie
Les auteurs mentionnent plusieurs maladies à distinguer de la fibromyalgie, mais qui peuvent être présentes en même temps. Voici cette liste : 15 maladies à ne pas confondre avec la fibromyalgie.
Certains médicaments peuvent aussi contribuer à la douleur comme les statines (anti-cholestérol), les inhibiteurs de l'aromatase (anti-œstogène, cancers du sein et de l'ovaire), les bisphosphonates (ostéoporose) et les antidouleurs opioïdes (hyperalgésie induite par les opioïdes).
Dimension 2 : Caractéristiques fréquentes
Ces caractéristiques qui ne sont pas incluses dans les critères de base peuvent être utilisées pour appuyer un diagnostic de fibromyalgie.
-
Sensibilité
La sensibilité généralisée des tissus mous et des muscles à une pression qui ne devrait normalement pas causer de douleur est un symptôme universel. C'est cette sensibilité qui était codifiée par les points sensibles des critères de l'ARC de 1990. Un examen des points sensibles peut fournir des renseignements précieux sur l'état général du patient et appuyer le diagnostic de la fibromyalgie.
-
Troubles cognitifs
Les troubles cognitifs (p. ex. troubles de concentration et de mémoire, pensée désorganisée ou lente) sont de plus en plus reconnus comme une caractéristique majeure de la fibromyalgie, avec un dysfonctionnement étant observé dans la mémoire de travail et les fonctions exécutives. (La fibromyalgie inclut des symptômes cognitifs)
«
Dans les études d'IRM fonctionnelle cérébrale (IRMf), 170 personnes atteintes de fibromyalgie ont montré une activation plus faible dans des réseaux d'inhibition et d'attention et une activation accrue dans d'autres domaines
», rapportent les auteurs. «Comme l'inhibition et la perception de la douleur peuvent utiliser des réseaux qui se chevauchent, les ressources utilisées par le traitement de la douleur peuvent ne pas être disponibles pour d'autres processus
», notent-ils. -
Raideur musculo-squelettique
La raideur musculo-squelettique est ressentie, à des degrés divers, par toutes les personnes atteintes de fibromyalgie. La raideur de la fibromyalgie est difficile à distinguer de celle des affections comme la polyarthrite rhumatoïde et la spondylarthrite ankylosante, notent les auteurs. Elle est généralement plus sévère tôt le matin et s'améliore au fil de la journée. Cependant, contrairement à ces autres conditions, elle ne réagit pas aux corticostéroïdes.
-
Sensibilité environnementale (hypervigilance)
La sensibilité environnementale ou l'hypervigilance, qui se manifeste par une intolérance à la lumière vive, aux bruits forts, aux parfums et au froid, est courante chez les personnes atteintes de fibromyalgie. Il s'agit probablement du reflet d'une sensibilisation centrale, notent les auteurs. Une étude récente a fourni des indices sur la façon dont la sensibilité à la lumière vive module la connectivité du cerveau, de sorte que des intrants auparavant inoffensifs sont perçus comme douloureux.
Dimension 3 : Autres conditions médicales et psychiatriques souvent présentes
La fibromyalgie est associée à de nombreuses autres conditions de santé. « Il est communément admis que beaucoup de ces associations sont le résultat d'une sensibilisation centrale, mais ce mécanisme ne peut pas expliquer toutes les associations.
»
-
Syndrome de fatigue chronique
Le syndrome de fatigue chronique est une affection qui a un chevauchement considérable avec la fibromyalgie, la prédominance de la douleur étant un identificateur de la fibromyalgie.
-
Affections douloureuses
Parmi les affections douloureuses associées à la fibromyalgie, les mieux reconnues sont le syndrome du côlon irritable, la douleur pelvienne chronique et la cystite interstitielle, les affections chroniques de la tête et du visage comme le trouble temporo-mandibulaire, les symptômes otologiques (de l'oreille), les maux de tête chroniques et la migraine.
-
Affections psychiatriques
Les troubles psychiatriques associés à la fibromyalgie, indiquent les auteurs, incluent les troubles majeurs de l'humeur (p. ex. trouble dépressif majeur et trouble bipolaire), les troubles anxieux (p. ex. trouble anxieux généralisé, trouble panique, trouble de stress post-traumatique, phobie sociale et trouble obsessionnel compulsif) et les troubles liés à l'abus de substances.
-
Troubles du sommeil
Les troubles du sommeil qui peuvent survenir en même temps que la fibromyalgie incluent l'apnée obstructive et centrale du sommeil et le syndrome des jambes sans repos.
-
Maladies rhumatismales et autres
Diverses affections rhumatismales, tant inflammatoires que dégénératives, peuvent être des causes de douleur et être associées à la fibromyalgie, dont des maladies rhumatismales inflammatoires comme la polyarthrite rhumatoïde, le lupus érythémateux systémique, la sclérodermie, le syndrome de Sjögren et d'autres, et l'arthrose.
L'hypermobilité articulaire et le syndrome de Danlos d'Ehler peuvent prédisposer à des douleurs récurrentes et à une fibromyalgie ultérieure.
L'association avec la rhinite et l'urticaire est d'autant plus intéressante que le profilage de l'expression génique dans la fibromyalgie a montré une activation accrue des gènes impliqués dans les réponses allergiques, soulignent les auteurs.
L'obésité est fréquente chez les personnes atteintes de fibromyalgie et est associée à une plus grande intensité de la douleur, à un sommeil plus difficile et à une réduction de la force et de la souplesse physiques.
Pour plus d'informations sur la fibromyalgie et sur son diagnostic, voyez les liens plus bas.
(1) Lesley M.Arnold, Robert M.Bennett, Leslie J.Crofford, Linda E.Dean, Daniel J.Clauw, Don L.Goldenberg, Mary-AnnFitzcharles, Eduardo S.Paiva, Roland Staud, Piercarlo Sarzi-Puttini, Dan Buskila, Gary J. Macfarlane.
(2) Une correction aux critères de 2010 a aussi été apportée en 2016 pour régler un problème de diagnostic erroné chez des personnes dont les douleurs n'étaient pas généralisées. Ce surdiagnostic était dû au fait que les critères ne tenaient pas compte de la distribution spatiale des sites douloureux. Les critères de 2016 de l'ARC exigent désormais que les patients aient des douleurs dans 4 régions du corps sur 5.
Psychomédia avec source : The Journal of Pain.
Tous droits réservés.










